がん保険について

がんについて、各種資料やセミナー等への参加で見聞し得た情報を発信していきます。
がんになった際の治療と就労の実態
がんになった際の治療と就労の実態はこちら
がんが発生する仕組み
人のからだは約60兆個の細胞からできており、日々新しく生まれ変わっています。
人のからだが成長したり、ダメージを受けた部分を修復する際、細胞内の遺伝子がコピーされて、1個1個の細胞を複製しながら情報自体も正確に伝えていきます。
このときに何らかのきっかけで「コピーミス」を起こします。
異常な細胞はしばらくして死んだり、免疫機能が働き排除されるので、からだ全体の秩序は保たれます。
しかし、突然変異するのが「がん」のはじまりです。
そのきっかけをつくるのが発がん物質(たばこ・紫外線・排気ガス・食品添加物等)で、さらにがん組織へと成長させていくのが発がん促進物質(塩分、高脂肪食の過剰摂取・たばこ等)です。
がん細胞がX線検査などによって発見できる初期の大きさは1cm程度ですが、これまでなるには平均10年程度かかるといわれています。
がん細胞は周辺の組織に侵入して増殖していきます。これを浸潤といいます。
また、がん細胞が最初にできた場所(原発部位)にとどまらずに血管あるいはリンパ管に入り移動して増殖することを転移といいます。
がんを防ぐための12ヶ条
①たばこを吸わない
②他人のたばこの煙を避ける
③お酒の飲みすぎに気をつける
④バランスのとれた食生活
⑤塩分控えめに
⑥野菜や果物は不足しないように
⑦適度な運動をしよう
⑧適切な体重維持を
⑨ウィルスや細菌の感染予防と治療
⑩定期的ながん検診をしよう
⑪身体の異常に気がついたらすぐに受診を
⑫正しいがん情報でがんを知ることから
(出典)公益財団法人 がん研究振興財団「がんを防ぐための新12ヶ条2015」
がんの罹患率
がんの罹患率は年々上昇しています。
その主な理由は
がんの死亡率は減少
がんの罹患率は上昇しているようですが、がんの死亡率は減少しています。
その主な理由は
がん検診の受診率
全国の受診率(2013年、2016年、2019年、2022年)
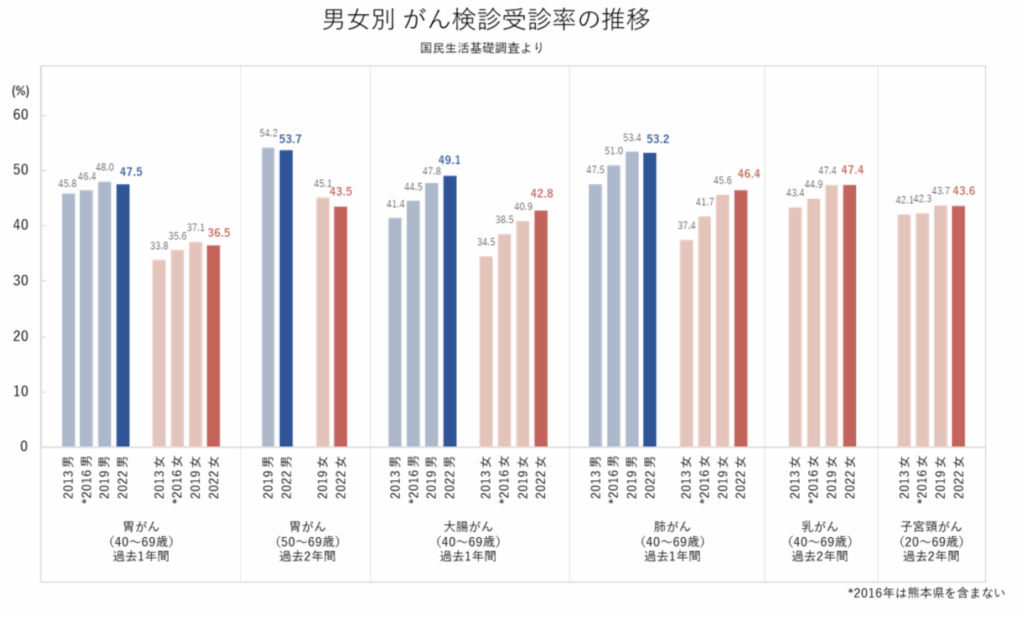
(出典)国立研究開発法人国立がん研究センター
がん検診の目的
厚生労働省「がん検診」によると
国民の2人に1人が“がん”になり、4人に1人が“がん”で亡くなっています。しかし、皆様ががん検診を受けることで、がんによる死亡を今よりも減らすことができます。
厚生労働省では、がん検診の受診率を60%以上とすることを目標に、がん検診を推進しています。
生活習慣に気をつけることで、がんのリスクを減らすことができますが、すべてのがんを防ぎきることはできません。
そのため、がん検診を、適切な年齢、および適切な受診間隔で受けて、がんを早期に発見し、適切な治療を受けることが重要になります。
悪性新生物と上皮内新生物
腫瘍細胞が増殖し、上皮の一番下にある基底膜を破壊し、下部組織まで入り込んだ状態です。
転移の可能性あり。
腫瘍細胞が一番上の上皮内にとどまり、浸潤を開始していない時期のがんのことをいいます。
転移の可能性なく、再発の危険性も非常に低いといわれています。
手術後の再発率(参考)
※部位別がん再発率
「乳がん再発率:30%」(10年以内の再発率)
「肝がん再発率:50%」(3年以内の再発率)
「肺がん再発率:15%」(3年以内の再発率)
「胃がん再発率:19%」(3年以内の再発率)
(出典)新日本保険新聞社「2015年(7月)版こんなにかかる医療費」より
※再発率は、病気や術式によって大きく異なります。
通院で治療する人が増えています
近年、通院での治療が増加傾向にあります。
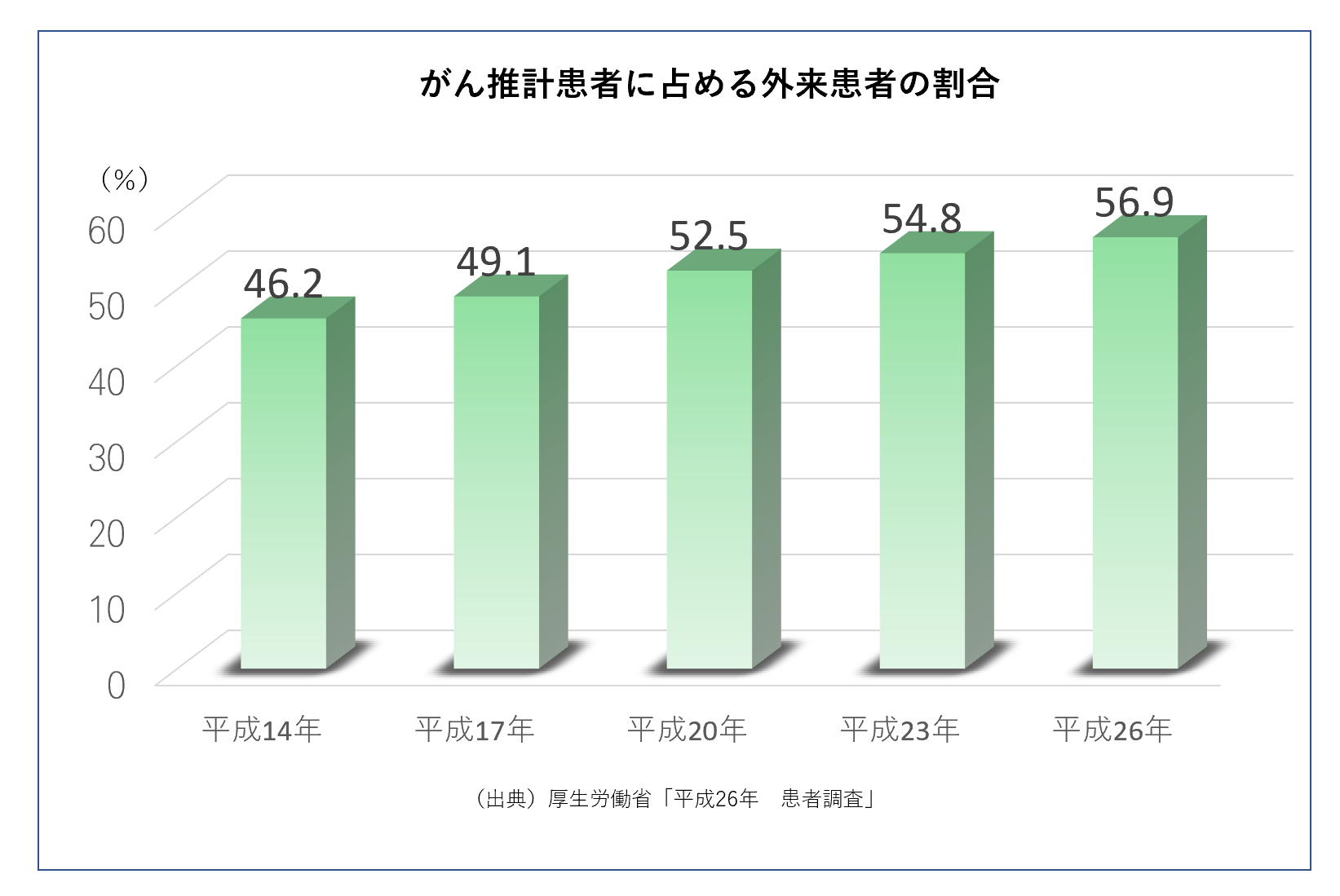
退院後に通院した人
約107.7万人(約136.4万人中)
約79%の方が退院後に通院しているといえる。
(出典)厚生労働省「平成26年 患者調査」より
1錠1万円の抗がん剤毎日1錠飲み続けると
【70歳未満、年収約370~約770万円、世帯合算なし】
1日1万円×30日=30万円、3割負担になりますので「9万円」
~高額療養費還付後~
自己負担:80,430円/月
多数回該当月:44,400円/月
働くがん患者に周囲の理解や支援も必要
平成22年の調査によると、がんにかかったあと、働きながら治療をしている人は、全国で約32.5万人。(男性約14.4万人、女性約18.1万人)
がん罹患後の離職率
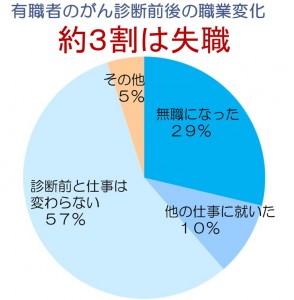
(出典)NPO法人がん患者団体支援機構&ニッセンライフ共同実施「第1回がん患者アンケート」/2010年3月より作成
がんの三大治療
従来、がん治療は「手術」が基本でした。
「手術療法」「薬物療法」「放射線療法」ともに進歩し、複数の治療法を組み合わせ、より良い集学的治療が行われるになってきています。
がんが局所に留まっていれば有効。
根治性が高い。
腹腔鏡を用いた手術が多く行われていますが、高度な医療技術が必要です。
抗がん剤を点滴や静脈内注射、内服などの方法で投与し、細胞が増殖するのを抑えたり、転移や再発を防ぐために用いられます。
根治性が高いとはいえない。
がんおよび周辺組織に放射線を当てたり、小さな放射線源をがんの近くの体内に埋め込むことにより、がんを消滅させたり小さくします。
早期がんの治療成績が良い。
様々ながん治療
がんの治療には「根治的治療」「延命治療」「緩和ケア」があります。
患者は治療の内容とリスクの説明を受け、納得して同意したうえで治療法を選択することが大切です。
・がん組織(塊)およびその周辺組織を切除
・抗がん剤で残存するがん細胞を殺す
・放射線で残存するがん細胞を殺す
・手術はできないほど進行したがんに対しがん組織を一部分摘出したり、抗がん剤や放射線治療で延命
・食事ができない場合に点滴で栄養をとる
・持続的な出血に対し、輸血する
・身体的な苦痛や精神的な苦痛を緩和し、日常生活を快適に過ごせるようにする
・移設入院だけでなく、在宅で家族と過ごし、外来や電話、訪問医療を受ける
・がんに対する積極的な治療を望まない場合は、ホスピスでケアも。
がんの痛み
これらの痛みが軽減されれば治療効率も高まるようです。
・痛みや不快感などの苦痛
・治療の疲労
・恐怖や将来への不安
・自尊心を失う
・身体の外観の変化
・医療費
・生活費
・休職による収入減
・人間関係
・生活に他社の援助が必要となる
・役割の喪失
先進医療について
先進医療とはこちら
がん保険を考える
私たちのふだんの暮らしは収入と支出のバランスがとれていますが、がんになったときに想定される収入の変化、支出の変化を考えておきたいところです。
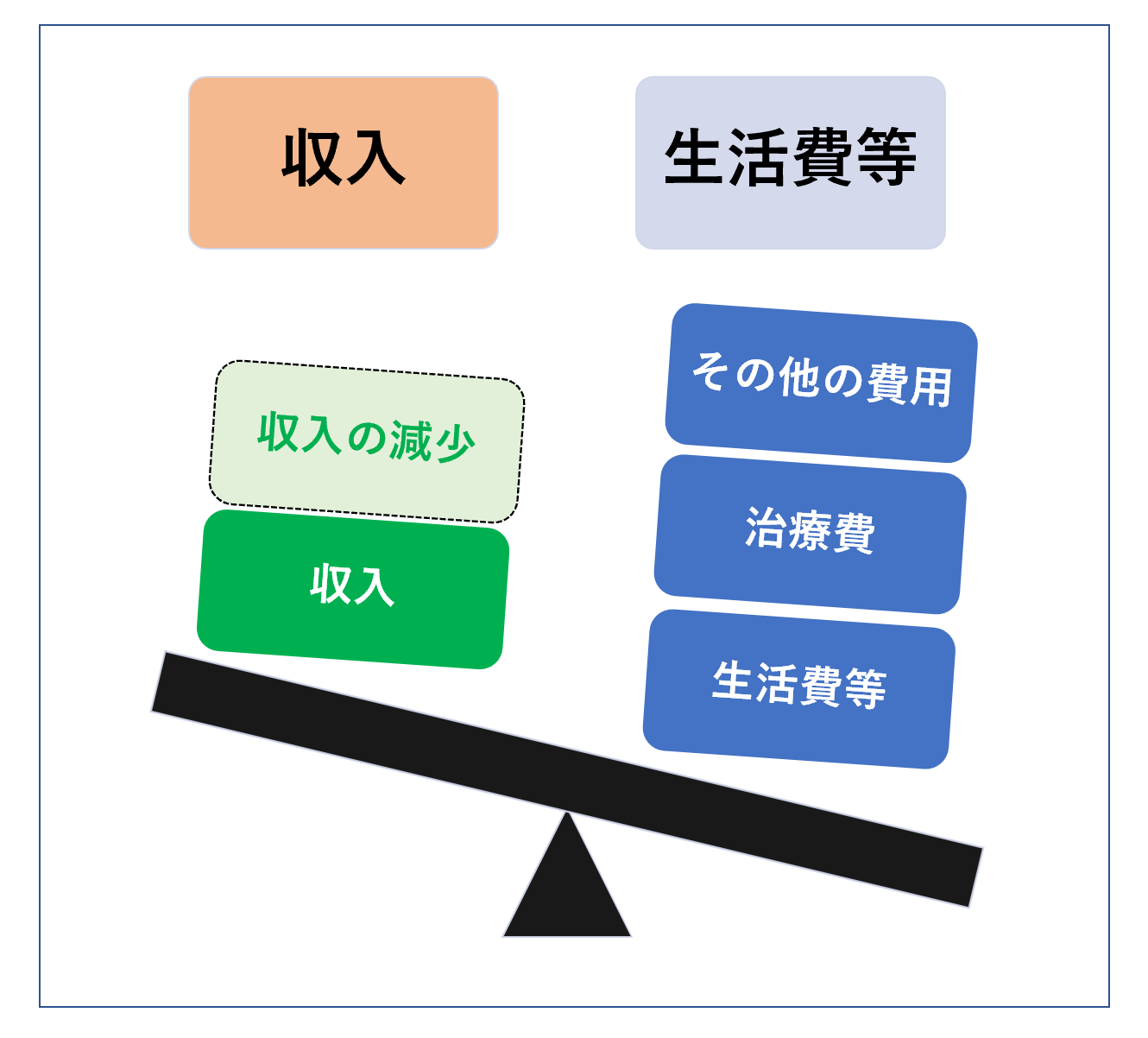
●公的医療保険制度の自己負担部分
●差額ベッド代
●入院中の食事代
●先進医療に対する費用
●自由診療に対する費用
●通院のための交通費
●ウィッグ費用
●食生活の変化
高収入の人は、高額療養費の自己負担のバーが高くなり、机上で考えるのとは違って、意外と病院への支払い金額(自己負担分)が家計を圧迫していきます。
がん保険は、年々進歩していく治療に備えていくために自分の考えに合った商品を選んでいきましょう。
保険は『お金』です。どのような場合に備えたいですか?
●診断された場合に支払われる診断給付金
●治療をされた場合に支払われる治療給付金
●入院給付金
●手術給付金
●通院給付金
●抗がん剤治療(点滴・注射・飲み薬)を受けられた場合の給付金
●先進医療を受けられた場合の給付金
等
※各保険会社・保険商品で支払対象・支払方法等は異なりますので、それぞれご確認ください。











